Medizin
Nr. 3 • März 2014
10
Kasuistik
Anamnese
Der 82-jährige Patient wurde unserer
Klinik im Januar 2013 zur weiterfüh-
renden Diagnostik zugewiesen. Im
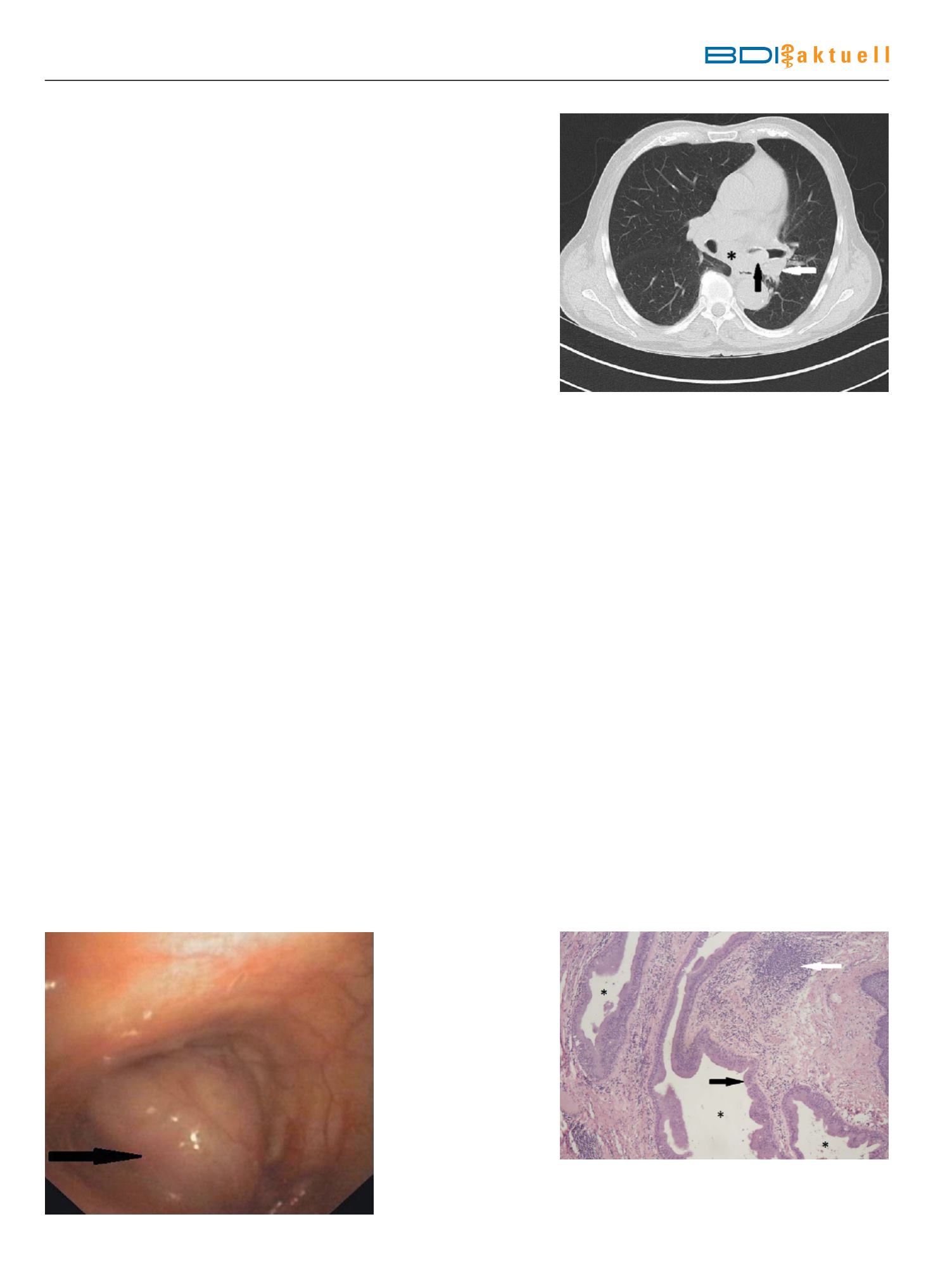
Computertomogramm (CT) des Tho-
rax (Abb. 1) war eine glatt begrenzte
stenosierende Raumforderung im lin-
ken Hauptbronchus mit begleitender
mediastinaler Lymphknotenvergröße-
rung und poststenotischer Peribron-
chitis nachgewiesenen worden. Der
Patient berichtete über Belastungs-
dyspnoe seit ca. 3 Wochen, die inner-
halb der letzten Tage nochmals deut-
lich zugenommen habe und zuletzt
auch bei leichterer Belastung auftrat.
Seitdem hätte er auch linksthorakale
Schmerzen. Gelegentlich bestand
zudem ein produktiver Husten mit
klarem, schwer expektorierbarem
Auswurf ohne Hämoptysen. Fieber,
Nachtschweiß und Gewichtsverlust
wurden verneint. Der Patient war seit
ca. 35 Jahren Nichtraucher; insgesamt
bestand ein Nikotinkonsum von ca.
2 Packungsjahren. In der Eigenanam-
nese waren eine stabile koronare Ein-
gefäßerkrankung und eine latente
Hyperthyreose bekannt.
Körperlicher Untersuchungsbefund
Patient in mäßigem Allgemein- und
mittlerem Ernährungszustand
(Größe 167 cm, Gewicht 68 kg, Body
Mass Index 24,5 kg/m², Blutdruck
130/80 mmHg, Puls 62/min, Tempera-
tur 36,2 °C) ohne Zeichen der kardio-
pulmonalen Dekompensation. Thorax
symmetrisch gebaut. Herzaktionen
regelmäßig und normofrequent.
3/6-Systolikum über dem Erb-Punkt
mit Fortleitung in die Arteria carotis.
Pulmo mit deutlich abgeschwächtem
Atemgeräusch ohne Rasselgeräusche
über der gesamten linken Lunge,
keine Klopfschalldämpfung, uneinge-
schränkte Atemverschieblichkeit.
Rechtsseitig unauffälliger Befund.
Übriger internistischer Untersu-
chungsbefund altersentsprechend
und unauffällig.
Klinisch-chemische Untersuchungen
Die Laboruntersuchung (einschließ-
lich Blutbild, Gerinnungsparametern,
Elektrolyten, Leber- und Nierenfunk-
tionsparametern sowie Laktatdehy-
drogenase) waren ohne pathologische
Befunde. Kapilläre Blutgasanalyse mit
Hypoxämie in Ruhe und kompensato-
rischer Hyperventilation (pH 7,48;
pO
2
72 mmHg; pCO
2
26 mmHg).
Ergänzende Untersuchungen
Elektrokardiogramm: Sinusrhythmus,
Herzfrequenz 57/min, AV-Block I. Gra-
des und linksanteriorer Hemiblock.
Ganzkörperplethysmographie: Leicht
erhöhter Atemwegswiderstand
(0,38 kPa × s/l) und intrathorakales
Gasvolumen (4,31 l) bei ansonsten
unauffälligen statischen und dynami-
schen Lungenfunktionsparametern.
Kein Hinweis für eine fixierte intrat-
horakale Stenose. Röntgenaufnahme
des Thorax in 2 Ebenen: Mediastinal-
verlagerung nach links. Kein Nach-
weis einer Mediastinalverbreiterung,
pulmonaler Infiltrate oder Rundherde.
Therapie und Verlauf
Zur weiteren Diagnostik und Akutthe-
rapie des stenosierenden Tumors
wurde eine starre Bronchoskopie in
totaler intravenöser Anästhesie durch-
geführt. Bei rechtsseitig unauffälligen
endobronchialen Verhältnissen fand
sich im mittleren Drittel des linken
Hauptbronchus ein der Schleimhaut
breitbasig aufsitzender gering vaskula-
risierter, blass weißer, kugeliger
Tumor, der den linken Hauptbronchus
vollständig verlegte (Abb. 2), jedoch
mit dem flexiblen Bronchoskop pro-
blemlos passierbar war. Die Segment-
bronchien des Ober- und Unterlap-
pens stellten sich unauffällig dar.
Zunächst wurde eine Zangenbiopsie
aus dem Tumor entnommen. Es ent-
leerte sich gallertartiges Sekret. Mit
der optischen Zange wurde der Tumor
schließlich in mehreren Schritten voll-
ständig entfernt. Insgesamt wurde
2,0 × 1,7 cm Gewebe entfernt. Eine an
der Tumorbasis aufgetretene Sicker-
blutung wurde mittels Laserkoagulati-
on zum Stillstand gebracht. Der
Patient wurde aufgrund der postste-
notischen Peribronchitis antibiotisch
behandelt (i.v. 3 × 1 g Ampicillin/Sul-
bactam), um einer invasiven Infektion
vorzubeugen. Nach unauffälligem
postinterventionellen Verlauf zeigte
sich in der 2 Tage später durchgeführ-
ten flexiblen Kontrollbronchoskopie
ein gut rekanalisierter linker Haupt-
bronchus ohne aktive Blutung an der
Absatzstelle.
Konventionell-histomorphologisch
war das Tumorgewebe aus komplexen
papillären Formationen mit Überklei-
dung durch ein zweischichtiges Epi-
thel aufgebaut. Dabei fand sich ein
luminales Zylinderepithel mit über-
wiegend onkozytärem Zytoplasma
und kleinen monomorphen basalstän-
digen Zellkernen (Abb. 3). Unmittelbar
unter dem luminalen Zylinderepithel
fand sich ein lückenlos nachweisbares
Myoepithel aus überwiegend kubi-
schen Zellen. Atypiekriterien ließen
sich weder im luminalen Epithel noch
im basalen Myoepithel nachweisen.
Das angrenzende stromale Bindege-
webe war ein überwiegend lymphozy-
täres Entzündungszellinfiltrat, wel-
ches gelegentlich lymphfollikelähnli-
che Strukturen ausbildete (Abb. 3). Bei
den immunhistochemischen Zusat-
zuntersuchungen zeigten die lumina-
len Epithelverbände eine kräftige
Expression von CEA (Carcinoembryo-
nales Antigen) mit Akzentuierung der
Expression entlang der luminalen Zell-
membran, während die basalständi-
gen Myoepithelien eine kräftige
nukleäre p63-Expression aufwiesen.
Aufgrund des typischen histologischen
und immunhistologischen Bildes
wurde die Diagnose „Sialadenoma
papilliferum“ gestellt.
Der Patient wurde nach der endosko-
pischen Tumorentfernung bei subjek-
tivem Wohlbefinden mit deutlicher
Verbesserung der Belastungsdyspnoe
entlassen. In der vorab durchgeführten
Röntgen-Thorax-Aufnahme war die
Mediastinalverlagerung vollständig
rückläufig. Bei der Nachuntersuchung
3 Monaten später wurde endoskopisch
erneut ein kleiner Tumor aus dem dis-
talen linken Hauptbronchus entfernt.
Histologisch fand sich neben unauffäl-
ligen gemischtzelligen Drüsen eine
mäßiggradige chronisch entzündliche
Infiltration. Nach 6 Monaten fanden
sich weder bildmorphologisch noch
endoskopisch Rezidiv-Hinweise.
Diskussion
Das Sialadenoma papilliferum ist ein
benigner Speicheldrüsentumor, der
erstmals 1969 von Abrams und Finck
beschrieben wurde [1]. Er macht
weniger als 1% aller duktalen Papillo-
me aus und geht am ehesten von den
exkretorischen Zellen der Speicheldrü-
senausführungsgänge aus [4]. Bisher
wurden weniger als 50 Fälle weltweit
beschrieben. Der Tumor tritt am häu-
figsten intraoral am Übergang vom
harten zum weichen Gaumen, der
Wangenschleimhaut, der retromolaren
Tasche, den Lippen, den Gaumenbö-
gen, den großen Speicheldrüsen und
dem Mundboden auf [3]. Selten findet
er sich auch in der Nasenhöhle [8],
dem Nasopharynx [6] und der Öso-
phagusschleimhaut [10, 13]. Bislang
wurden erst zwei weitere Fällen einer
endobronchialen Tumormanifestation
beschrieben [2, 7]. Der Tumor nimmt
im Bronchialsystem seinen Ausgang
von den kleinen submukösen Spei-
cheldrüsen der Bronchialwand. Wie
auch im hier präsentierten Fall, waren
die ausschließlich männlichen Patien-
ten über 50 Jahre alt, wobei unser
Patient mit 82 Jahren am ältesten war.
Im Gegensatz zu unserem Patienten
wiesen sie einen erheblichen chroni-
schen Nikotinabusus von etwa 100
Packungsjahren auf. Produktiver Hus-
ten und Dyspnoe waren in einem Fall
die führenden klinischen Symptome
[2], während im anderen Fall ein chro-
nischer Thoraxschmerz die weiterfüh-
rende Diagnostik veranlasste [7]. Der
hier vorgestellte Patient wies eine
Kombination der Symptome auf. Die
thorakalen Schmerzen lassen sich am
ehesten durch einen vermehrten Hus-
tenreiz erklären, da der zentrale exo-
phytische Tumor in allen 3 Fällen zur
Sekretretention mit einer begleiten-
den Entzündungsreaktion im Sinne
einer Pneumonie bzw. Peribronchitis
geführt hatte.
In der makroskopischen Differenzial-
diagnostik ist das gesamte Spektrum
benigner und maligner Lungentumo-
ren einschließlich Metastasen extrat-
horakaler Tumoren zu berücksichti-
gen. Das histologische Erscheinungs-
bild des Sialadenoma papilliferum ist
charakterisiert durch ein Nebeneinan-
der papillärer und glandulärer Struk-
turen sowie eine biphasische Epithel-
Benigne Tumoren machen weniger als 5% aller Neoplasien der unteren Atemwege aus [11].
Eindeutige bildmorphologische und endoskopische Charakteristika zur Differenzierung zwischen
benignen und malignen Tumoren existieren nicht, auch wenn Größe, Wachstumsgeschwindigkeit,
Berandung, Verkalkungsmuster, Strahlendichte, Vaskularisation und das Erscheinungsbild im
„narrow band imaging“ einen gewissen Anhalt geben können.
Kasuistik
Sialadenoma papilliferum – ein seltener
benigner endobronchialer Tumor
Abb.1
CT-Thorax ohne Kontrastmittel, Transversalschnitt. Glatt begrenzter stenosierender
Tumor im linken Hauptbronchus (schwarzer Pfeil) mit mediastinalen Lymphknotenvergrö-
ßerungen (*) und poststenotischem peribronchitischen Infiltrat (weißer Pfeil). Mit freund-
licher Genehmigung von Dr. U. Redlich, Institut für diagnostische und interventionelle
Radiologie, Klinikum Magdeburg.
Abb.2
Endoskopischer Blick auf den Tumor (Pfeil) im linken Hauptbronchus.
Abb.3
Histologie des Sialadenoma papilliferum (HE-Färbung, 400 ×) mit typischem bipha-
sischem Aufbau aus onkozytär differenziertem Epithel und reichlich lymphatischem Gewe-
be. Man erkennt 3 zystische Hohlräume (*), deren Lumina von einem mehrreihigen onko-
zytären Epithel mit kräftig eosinophilem Zytoplasma (schwarzer Pfeil) ausgekleidet wer-
den. Das Bindegewebe zwischen den zystischen Formationen enthält ungleichmäßig ver-
streutes lymphatisches Gewebe, rechts oben im Bild mit erkennbarer Ausbildung eines
abortiven Lymphfollikels (weißer Pfeil).


