Basic HTML-Version
Medizin
Nr. 2 • Februar 2012
13
Histologie
Ein 4 mm großes Kutis-Stanzpräparat
zeigte eine schwere oberflächliche und
tiefe leukozytoklastische Vaskulitis mit
Affektion kleinster subkutaner Arte-
rien mit Neutrophilenprädominanz
(Abb. 4 und 5). Der Befund wurde trotz
des Fehlens von Granulomen als ver-
einbar mit einer System-Vaskulitis, z.B.
einer Wegener-Granulomatose, beur-
teilt. In einem 55 cm langen Ileumre-
sektat zeigten sich zahlreiche bis zu 35
mm durchmessende umschriebene
Schleimhautulzera mit angrenzender
schwerer, akuter, transmuraler Ent-
zündung, Perforation, eitriger Serositis
und umgebenden Ischämie-typischen
Schleimhautveränderungen (Abb. 6,
7A). Als Ursache für die ischämisch
bedingten Ulzera fand sich eine Vasku-
litis zahlreicher klein- und mittelkali-
briger arterieller und venöser Blutgefä-
ße der Submukosa mit fibrinoider
Nekrose und Infiltration durch neutro-
phile und eosinophile Granulozyten.
Nicht-ulzerierte Darmabschnitte wie-
sen eine starke, jedoch teils nicht-
nekrotisierende Vaskulitis bei entzün-
dungsfreier Mukosa und übriger
Darmwandung auf. Eine
mukosale/submukosale Entzündung
ohne Vaskulitis oder eine Granulom-
bildung lagen nicht vor (Abb. 7 B, C).
Das Vaskulitismuster ließ sich am
ehesten einer Polyarteritis nodosa
zuordnen. Bei einer mikroskopischen
Polyangiitis wäre ein Befall überwie-
gend kleinerer Blutgefäße zu erwarten.
Auch lag keine granulomatöse Vaskuli-
tis wie bei Morbus Wegener vor. Die
mesenterialen Blutgefäße waren von
der Vaskulitis nicht betroffen. – Die
endoskopisch gewonnenen Stufen-
biopsien zeigten lediglich eine uncha-
rakteristische Ileitis und Kolitis.
Diagnose, Therapie und Verlauf
Bei Eingang der mikrobiologischen
und immunologischen Befunde ließ
sich in Zusammenschau mit der Kli-
nik die Diagnose einer ANCA-assozi-
ierten Vaskulitis mit hohen PR3-Anti-
körpertitern sowie Darm-, Nieren-,
Haut- und Gelenkbeteiligung stellen.
Unmittelbar postoperativ wurde eine
konventionelle zytostatische Therapie
mit Kortikosteroiden im Bolus
(je 500 mg Methylprednisolon i.v. an
3 Tagen, dann 1 mg/kg/d Prednisolon
oral) und Cyclophosphamid in der
Dosis von 15 mg/kg Körpergewicht
(3 × im Abstand von 14 Tagen, dann
weiter 3-wöchentlich) begonnen.
Der weitere Verlauf war gekennzeich-
net durch das gute Ansprechen auf die
Therapie mit ausgezeichneter Verträg-
lichkeit sowie dem Erhalt einer nor-
malen Nierenfunktion. Die Haut-efflo-
reszenzen und die Arthralgien zeigten
rasch eine Tendenz zur Rückbildung.
Diskussion
▼
Diagnosestellung
Vaskulitiden sind eine Gruppe von
Erkrankungen unklarer Ätiologie cha-
rakterisiert durch entzündliche Ver-
änderungen der Blutgefäße, die zu
Gewebs- und Endorganschäden füh-
ren. Die Klassifikation der Vaskuliti-
den beruht auf den 1990 durch das
„American College of Rheumatology“
(ACR) vorgeschlagene klinische Krite-
rien, die als diagnostische Kriterien
verwendet werden, jedoch nicht als
solche konzipiert wurden. 1994 wur-
den die Kriterien durch die „Chapel
Hill Consensus Conference“ (CHCC)
reevaluiert und die mikroskopische
Polyangiitis (MPA) von PAN abge-
grenzt [12]. Parallel wurden ANCA in
Zusammenhang mit systemischen
Vaskulitiden beschrieben [26] und
10 Jahre später prospektiv als klini-
sches Kriterium für die Diagnose
einer Wegener-Granulomatose (WG)
mit einer Sensitivität und Spezifität
von jeweils 28% und 96% geprüft [19].
Eine neuere Analyse zeigte hingegen
eine Sensitivität von 92% für ANCA
bei WG, wobei PR3-ANCA bei 76% und
MPO-ANCA bei 5% der Patienten
nachweisbar waren [8].
Die Rolle von ANCA nicht nur als
diagnostische Biomarker, sondern
auch als pathogenetische Faktoren
wird intensiv erforscht. Für ANCA, die
gegen Myeloperoxidase der neutro-
philen Granulozyten (MPO-ANCA)
gerichtet sind, konnte im Tiermodell
eine funktionelle pathogenetische
Relevanz nachgewiesen werden. Die
Evidenz diesbezüglich basiert bei
PR3-ANCA auf klinischen Beobach-
tungen wie der Assoziation von Anti-
körpertitern mit der Aktivität der
Erkrankung und der Erhöhung des
Titers mit einem Rezidivrisiko [14].
Heute definiert das Vorhandensein
von ANCA die Gruppe der ANCA-
assoziierten Vaskulititden, zu der die
WG, die mikroskopische Polyangiitis,
das Churg-Strauss-Syndrom und die
rapid progressive Glomerulonephritis
gehören. PR3- und MPO-ANCA finden
sich in signifikant unterschiedlicher
Häufigkeit (Tab. 1).
Im vorgestellten Fall handelte es sich
um eine ANCA-assoziierte Vaskulitis,
die zwei von vier ACR-Kriterien für
WG erfüllt: nephritisches Urinsedi-
ment und multifokale nekrotisierende
Vaskulitis [16]. Das PR3-ANCA-Profil
spricht ebenso für eine WG, beweist
sie jedoch nicht [1]. Zudem fehlten
bei unserem Patienten der namen-
gebende histologische Nachweis von
Granulomen in den Läsionen der kli-
nisch involvierten Endorgane (Haut,
Kolon und Jejunum), sowie die cha-
rakteristische Beteiligung des oberen
und unteren Respirationstraktes.
Demzufolge stellt die mikroskopische
Polyangiitis, definiert durch eine
nekrotisierende Kleingefäßvaskulitis
ohne Nachweis von Granulomen, mit
untypischer PR3- ANCA-Seropositivi-
tät eine wichtige Differenzialdiagnose
in diesem Fall dar. Die initiale Ver-
dachtsdiagnose eines Morbus Crohn
mit extraintestinalen Manifestationen
konnte klinisch und histologisch aus-
geschlossen werden. Die isolierte Vas-
kulitis der submukosalen Gefäße in
nichtulzerierten Abschnitten ohne
Entzündung der Mukosa und die
umschriebenen Schleimhautulzera
mit umgebenden Ischämie-typischen
Veränderungen und assoziierten
Gefäßnekrosen in den betroffenen
Abschnitten sprechen gegen einen
Morbus Crohn. Die Hautveränderun-
gen im Sinne einer leukozytoklasti-
schen Vaskulitis können nicht hinrei-
167 x 100
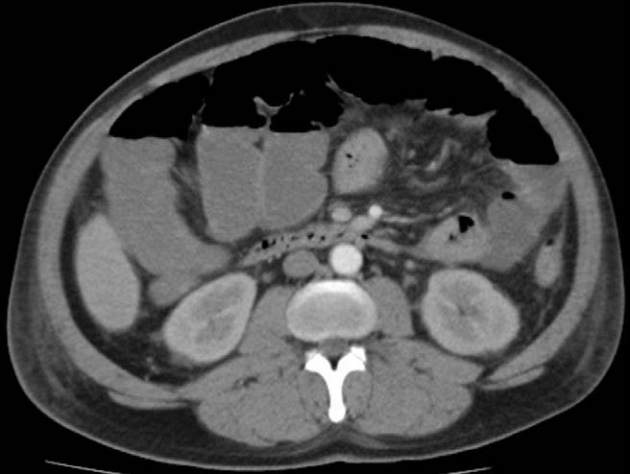
Abb. 3
Computertomographischer Befund einer Pneumatosis intestinalis einer terminalen
Ileumschlinge. Dünn- und Dickdarmileus.
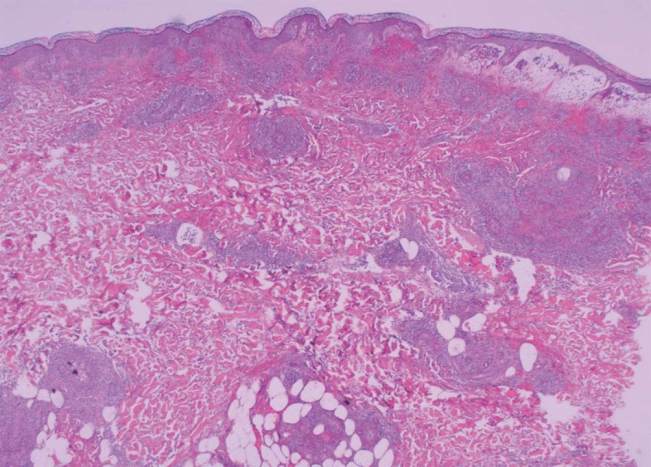
Abb. 4
Kutispräparat: Schwere oberflächliche und tiefe leukozytoklastische Vaskulitis mit
Befall der dermalen und subkutanen Gefäße.
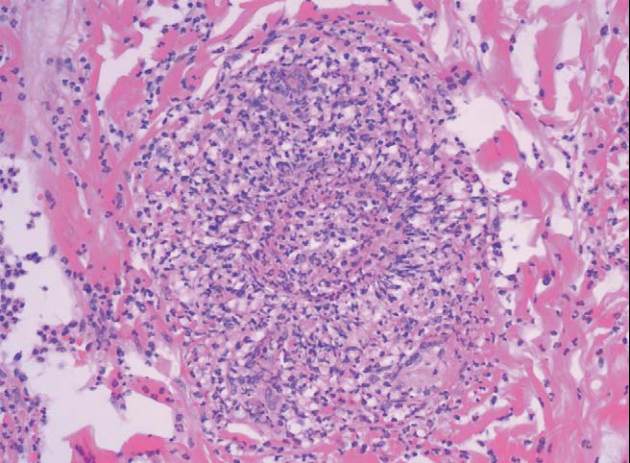
Abb. 5
Neutrophilenprädominantes peri- und intravaskuläres Infiltrat.
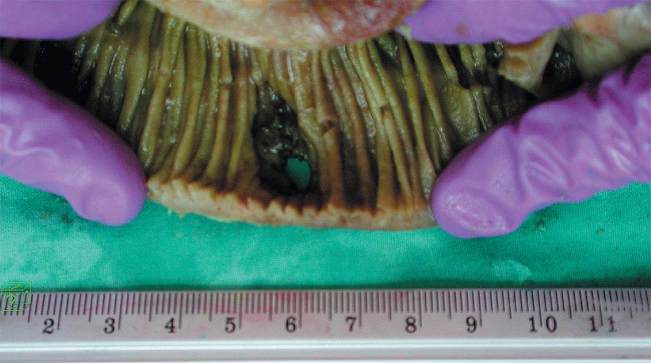
Abb. 6
15 mm große Perforation im Präparatezentrum. Der gesamte Dünndarm war
übersät mit meist münzenartig ausgestanzten Ulzera, bedeckt von grün-gelben, nicht
ablösbaren Belägen.
Tab. 1
Erkrankungsassoziation von PR3- und MPO-ANCA [14].
Entität
Sensitivität (%)
PR3-ANCA
MPO-ANCA
Wegener-Granulomatose
66
24
Mikroskopische Polyangiitis
26
58
Rapid progressive Glomerulonephritis
30
64
Churg-Strauss-Syndrom
< 5
40

